Шишка на запястье: что это и как лечить в Оренбурге?
Шишка на запястье — в Оренбурге частая причина обращения к специалистам. Возникает она внезапно, нарушая привычный ритм жизни. Несмотря на безобидный внешний вид, эта проблема может сопровождаться болевыми ощущениями и ограничением подвижности руки. Чтобы разобраться в причинах появления этого образования и найти оптимальный способ лечения, важно не откладывать диагностику и не пытаться решить проблему самостоятельно. В этой статье мы подробно рассмотрим, почему образуется шишка на запястье и какие методы лечения наиболее эффективны в Оренбурге, основываясь на медицинских данных.
Шишка на запястье - что это?
Чаще всего шишкой на руке оказывается гигрома лучезапястного сустава — это доброкачественное кистозное образование, наполненное синовиальной жидкостью. Она формируется в результате выпячивания суставной оболочки или сухожильного влагалища и может достигать разных размеров, начиная от нескольких миллиметров до нескольких сантиметров. Чаще всего её называют синовиальной грыжей или ганглием. Внешне гигрома выглядит как плотная, неподвижная шишка на запястье, не спаянная с кожей. Хотя она может быть безболезненной, в некоторых случаях вызывает дискомфорт, ограничивая движение руки и провоцируя болевые ощущения при надавливании или физической активности.
Симптомы гигромы лучезапястного сустава
Гигрома может долгое время оставаться незаметной и не вызывать дискомфорта, особенно на ранних стадиях. Однако по мере роста образование начинает проявлять характерные симптомы:
- Выпуклость на запястье. Основным признаком является появление плотного узла или шишки в области лучезапястного сустава. Размеры гигромы варьируются от небольших (около 1 см) до крупных (более 5 см).
- Боль или дискомфорт. В покое гигрома часто не причиняет боли, но при физической активности или надавливании могут появляться неприятные ощущения, напоминающие тянущую или ноющую боль.
- Ограничение подвижности. По мере увеличения кисты движения запястья могут становиться скованными, особенно если образование расположено рядом с сухожилиями или нервными окончаниями.
- Изменение чувствительности. В некоторых случаях пациенты жалуются на ощущение покалывания или онемения в кисти и пальцах, что связано с давлением гигромы на близлежащие нервы.
- Кожные изменения. Кожа над гигромой обычно остаётся неизменной, но в редких случаях может стать более тонкой, покраснеть или приобрести синюшный оттенок.
Важно помнить, что наличие одного или нескольких симптомов требует обращения к специалисту в Оренбурге для точной диагностики и выбора подходящего лечения.
Причины появления гигромы лучезапястного сустава в Оренбурге
Гигрома возникает в результате патологического изменения суставной или сухожильной оболочки, но точные причины её появления до конца не изучены. Однако существует несколько факторов, которые могут провоцировать развитие этого образования:
- Чрезмерные физические нагрузки. Постоянное напряжение и однообразные движения, особенно при занятиях спортом или при работе, связанной с активным использованием кисти (например, у программистов, музыкантов, строителей), увеличивают риск появления гигромы. Сустав или сухожилия испытывают постоянную нагрузку, что может привести к нарушению структуры их оболочки.
- Травмы запястья. Даже незначительные, на первый взгляд, повреждения — ушибы, вывихи, растяжения — могут запустить процесс формирования кисты. Восстановление тканей после травмы иногда сопровождается чрезмерным образованием синовиальной жидкости, которая заполняет полость кисты.
- Наследственная предрасположенность. Если у близких родственников была диагностирована гигрома, риск её появления повышается. Генетические факторы могут оказывать влияние на слабость соединительной ткани.
- Воспалительные процессы. Рецидивирующие воспаления в суставе или сухожилиях, такие как тендовагинит или бурсит, могут стать пусковым механизмом для развития гигромы. Воспаление вызывает изменения в структуре тканей, что провоцирует образование грыжевого выпячивания.
Факторы риска в Оренбурге: кто чаще сталкивается с гигромой?
Гигрома лучезапястного сустава может возникнуть у любого человека, однако определённые факторы и группы людей подвержены этому заболеванию в большей степени. К факторам риска относятся:
- Профессиональная деятельность. Люди, чья работа связана с повторяющимися движениями кистей и напряжением запястного сустава, чаще страдают от гигромы. Это касается программистов, офисных сотрудников, швей, музыкантов (пианисты, скрипачи), строителей, а также тех, кто много работает руками (слесари, мастера ручного труда).
- Спортивные занятия. Спортсмены, особенно те, кто активно использует запястья, например, теннисисты, гимнасты, волейболисты и тяжелоатлеты, находятся в зоне риска. Постоянная нагрузка на сухожилия и суставы приводит к их перегрузке, что может спровоцировать образование гигромы.
- Возраст. Гигромы чаще возникают у людей в возрасте от 20 до 40 лет. В этот период активность и нагрузка на запястья максимальны, что увеличивает вероятность развития заболевания.
- Пол. Исследования показывают, что женщины чаще сталкиваются с гигромой, чем мужчины. Это связано как с особенностями строения соединительной ткани, так и с особенностями профессий и занятий, более характерных для женщин.
- Травмы в анамнезе. Лица, перенёсшие травмы лучезапястного сустава или сухожилий, имеют повышенный риск развития гигромы. Даже давно забытые ушибы могут спровоцировать появление кисты через годы.
- Наследственность. Генетическая предрасположенность к образованию гигром повышает вероятность её развития. Если у близких родственников были случаи этого заболевания, риск возникновения гигромы возрастает.
Учитывая эти факторы, важно понимать, что снижение нагрузки на запястья и своевременное лечение травм может помочь избежать появления гигромы.
Лечение гигромы лучезапястного сустава в Оренбурге
Лечение гигромы может варьироваться в зависимости от её размера, симптомов и степени дискомфорта, который она вызывает. Существует несколько подходов к терапии, от консервативных методов до хирургического вмешательства. Рассмотрим основные варианты:
- Наблюдение. Если гигрома не причиняет боли и не мешает двигательной активности, врачи могут рекомендовать тактику наблюдения. В некоторых случаях образование может исчезнуть самостоятельно. Однако это редко случается, и киста может увеличиваться в размере, поэтому регулярные осмотры у специалиста обязательны.
- Иммобилизация. При острой боли или воспалении могут назначить фиксацию запястья с помощью ортопедических повязок, бандажей или лонгет. Это уменьшает давление на кисту, снижая болевые ощущения и предотвращая её рост. Однако этот метод применяется временно, и при восстановлении активности гигрома может снова увеличиться.
.jpg)
*Бандаж на лучезапястный сустав Т.36.91R Evolution
- Пункция (аспирация). Один из популярных методов лечения — пункция гигромы. Врач с помощью тонкой иглы удаляет синовиальную жидкость из полости кисты. После этого вводятся противовоспалительные препараты, чтобы предотвратить рецидив. Однако этот метод не всегда гарантирует полное излечение — в некоторых случаях киста снова наполняется жидкостью.
- Физиотерапия. В рамках комплексного лечения может применяться физиотерапия: ультразвук, магнитотерапия, электрофорез. Эти процедуры направлены на улучшение кровообращения и ускорение регенерации тканей. Важно понимать, что физиотерапия эффективна на ранних стадиях, но не является самостоятельным методом лечения.
- Хирургическое удаление. Если гигрома достигла большого размера, причиняет боль или ограничивает движение руки, рекомендовано хирургическое вмешательство. Во время операции кисту удаляют вместе с её оболочкой, что снижает вероятность рецидива. Современные методы позволяют проводить операцию через небольшой разрез или артроскопически, что сокращает период реабилитации.
Каждый метод лечения в Оренбурге должен быть согласован с врачом. Важно учитывать индивидуальные особенности пациента и стадию заболевания. Мы подробнее остановимся на наименее инвазивном - иммобилизации.
Преимущества иммобилизации:
- Снижение боли и дискомфорта. Фиксация запястья значительно уменьшает болевые ощущения, возникающие при движениях или нагрузках на сустав.
- Предотвращение роста кисты. Ограничение подвижности снижает вероятность дальнейшего роста гигромы, особенно если её появление связано с травмой или перегрузкой сустава.
- Снижение воспаления. Иммобилизация позволяет тканям вокруг гигромы восстановиться, уменьшая воспалительные процессы и ускоряя заживление.
Ортопедические изделия для иммобилизации
Для фиксации кисти и запястья используются различные ортопедические изделия, выбор которых зависит от степени тяжести заболевания и уровня дискомфорта пациента. Вот основные виды:
- Ортопедические бандажи (напульсники). Обеспечивают мягкую поддержку запястья, не ограничивая полностью движение, но снижая нагрузку на сустав. Их применяют на ранних стадиях или при незначительном дискомфорте.
- Ортезы на лучезапястный сустав. Эти изделия оказывают более жёсткую фиксацию, стабилизируя сустав и ограничивая движения. Наручные бандажи подходят для случаев, когда гигрома вызывает заметные боли и требует более серьёзной поддержки.
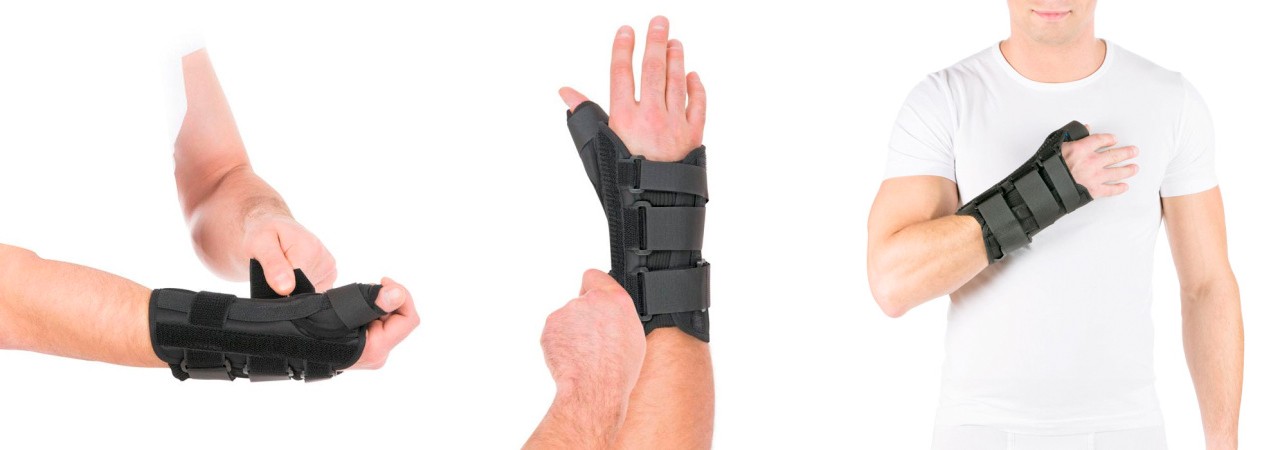
*Бандаж на лучезапястный сустав с анатомическими шинами Т.36.09R
- Лонгеты. Лонгета представляет собой жесткий фиксатор, который полностью ограничивает подвижность запястья. Применяется в случаях выраженного болевого синдрома или после пункции, чтобы снизить риск повторного заполнения гигромы жидкостью.
- Туторы. Это более жёсткие конструкции, которые фиксируют не только запястье, но и часть предплечья, обеспечивая максимальную стабилизацию. Туторы назначаются при необходимости полной иммобилизации, например, после операции или при сильных болях.
Выбор ортопедического изделия для иммобилизации должен осуществляться в Оренбурге по рекомендации врача. Специалист учтёт размер гигромы, степень её воздействия на сустав и наличие боли. Важно правильно подобрать размер и тип фиксатора, чтобы он обеспечивал оптимальный уровень поддержки, не сдавливал ткани и не нарушал кровообращение.
Гигрома лучезапястного сустава — это распространённая проблема, которая может значительно влиять на качество жизни, особенно если сопровождается болью и ограничением подвижности. Раннее обращение к врачу, точная диагностика и выбор правильного метода лечения помогут избежать осложнений и рецидивов. Современные методы лечения варьируются от консервативных, таких как иммобилизация и пункция, до хирургического удаления в сложных случаях. Каждый случай требует индивидуального подхода, поэтому важно не откладывать визит к специалисту при первых признаках проблемы.